Niestabilność stawów to zaburzenie, w którym staw traci zdolność do utrzymania prawidłowej pozycji elementów kostnych w trakcie ruchu lub obciążenia. Odpowiednią stabilizację zapewniają przede wszystkim więzadła, torebka stawowa, mięśnie oraz propriocepcja, czyli czucie głębokie. Gdy którykolwiek z tych mechanizmów ulegnie osłabieniu (w wyniku urazu, zmian przeciążeniowych, chorób układowych bądź wad wrodzonych) pojawia się problem niestabilności. Objaw ten nie tylko ogranicza codzienną aktywność, ale może także sprzyjać dalszym uszkodzeniom stawu. Dlatego kluczowe znaczenie ma jak najszybsze wdrożenie odpowiedniej diagnostyki i rehabilitacji prowadzonej przez fizjoterapeutę, a w niektórych przypadkach również konsultacja ortopedyczna.
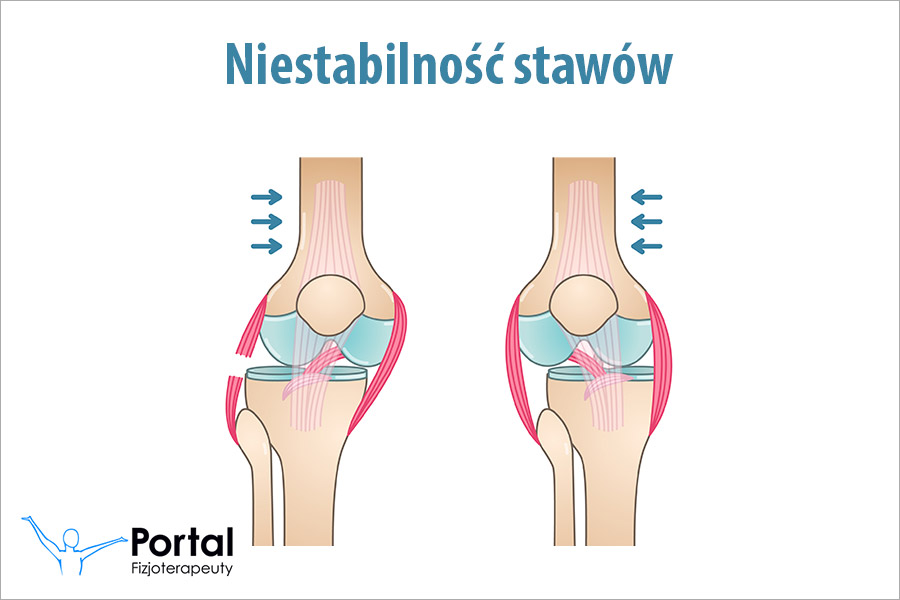
Niestabilność stawów – przyczyny
Niestabilność stawów może wynikać najczęściej z:
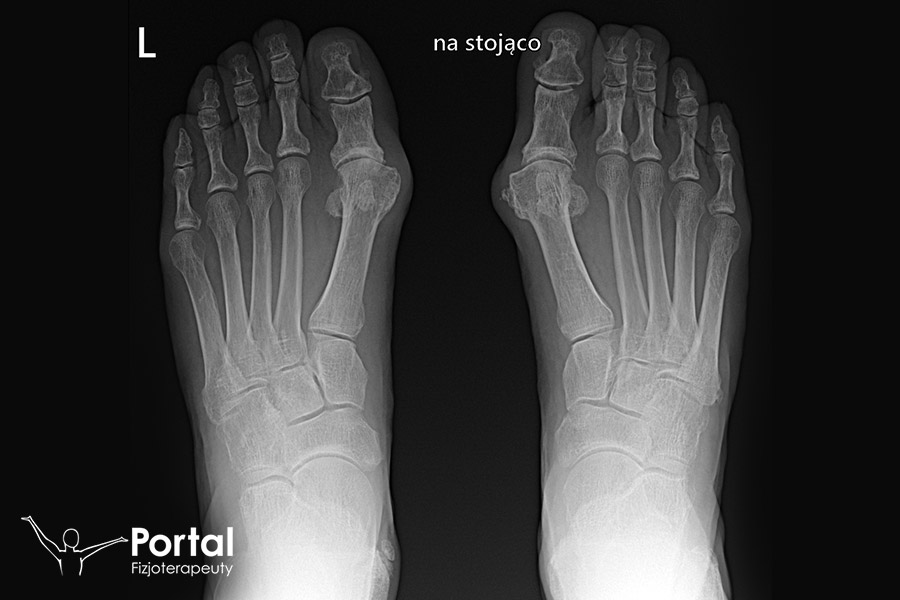
- urazów mechanicznych – takich jak skręcenie stawu, zwichnięcie stawu, złamanie kości;
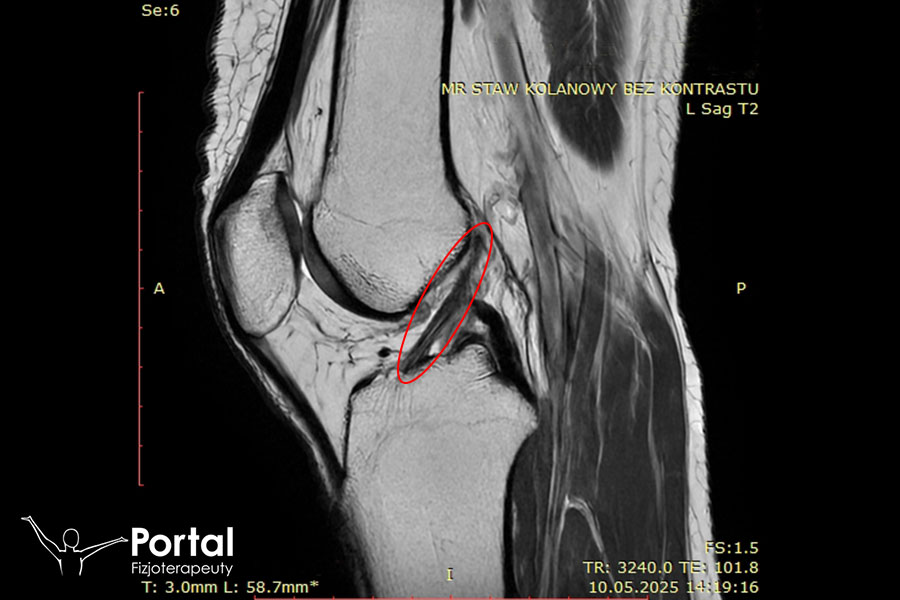
- uszkodzeń więzadeł, np. zerwanie więzadła krzyżowego przedniego (ACL) w stawie kolanowym;
- osłabienia mięśni stabilizujących staw, np. po długim unieruchomieniu;
- zmian zwyrodnieniowych, np. w chorobie zwyrodnieniowej stawów;
- stanu zapalnego, np. w reumatoidalnym zapaleniu stawów (RZS).
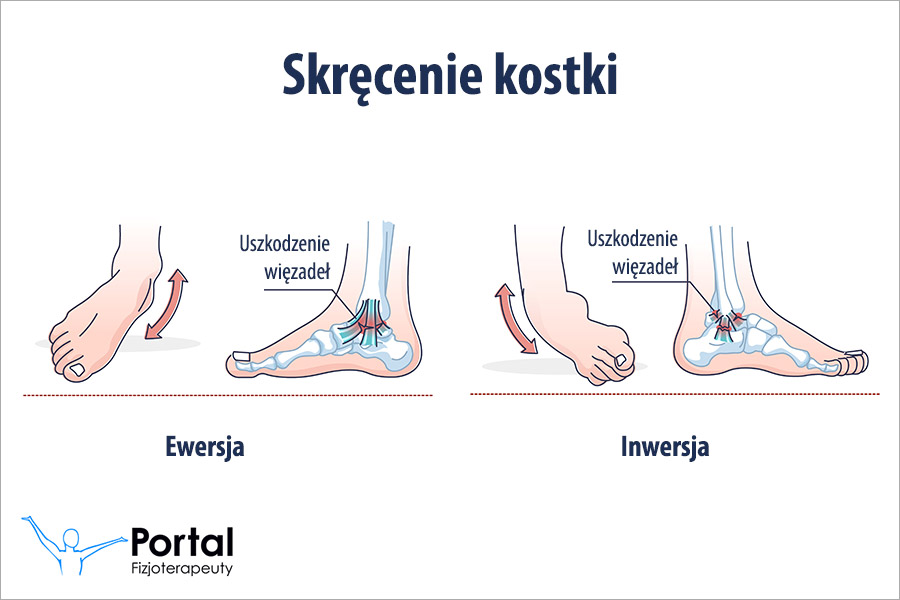
Nabyta niestabilność stawów najczęściej jest jednak konsekwencją urazów mechanicznych doznanych w ostatnim czasie lub w przeszłości. Klasycznym przykładem jest tu skręcenie stawu skokowego. Nawet jeśli jest ono niewielkie, a zostanie zbagatelizowane, w przyszłości może generować nawrotowe skręcenia, co prowadzi do postępującej niestabilności. Czynnikiem ryzyka niestabilności stawów jest też siedzący, mało aktywny tryb życia. W jego przebiegu wydolność struktur mięśniowych jest mocno zaburzona, a same mięśnie nie stabilizują tak dobrze stawu. Więzadła są mocno obciążane, zatem często nie są w stanie samodzielnie zapewnić stabilności stawu, co prowadzi do ich uszkodzenia i różnego stopnia niestabilności.
Zobacz więcej na temat: Skręcenie kostki.
Z kolei wrodzona niestabilność stawów najczęściej jest przejawem nadmiaru ruchomości, którą określa się jako niestabilność. Może pojawiać się np. w zespole Ehlersa-Danlosa, zespole Marfana, zespole Beightona, zespole Loeysa-Dietza, zespole Sticklera czy zespole Downa.
Niestabilność stawów – objawy
Niestabilność stawu może mieć różny obraz kliniczny, zależnie od tego, czy dotyczy jednego stawu czy ma charakter ogólnoustrojowy, jaka jest jej przyczyna oraz w jakim stopniu zaawansowania występuje. Najczęstsze zgłaszane przez pacjentów objawy to:
- uczucie „uciekania” stawu – kończyna może nagle zmienić pozycję lub „wypaść” z toru ruchu;
- przeskakiwanie lub klikanie w stawie – zwłaszcza przy ruchu lub obciążeniu;
- ból stawu – nasilający się przy aktywności fizycznej, czasem także w spoczynku;
- obrzęk i zaczerwienienie – szczególnie po wysiłku lub urazie;
- ograniczenie zakresu ruchu – trudność w pełnym zgięciu, wyproście lub rotacji;
- nawracające skręcenia lub zwichnięcia – może wystąpić np. w stawie skokowym lub stawie ramiennym;
- trudności z utrzymaniem równowagi – zwłaszcza przy obciążeniu stawu.
Pacjenci zgłaszają subiektywne wrażenie niestabilności stawu, jakby nie był odpowiednio zablokowany w docelowej pozycji.
Zobacz również: Badanie stawu kolanowego.
Niestabilność stawów – leczenie
Podstawą leczenia niestabilności stawów jest fizjoterapia skupiająca się głównie na indywidualnie dobranych ćwiczeniach. Jeśli niestabilność jest konsekwencją urazu, wizyta powinna być uzupełniona technikami terapii manualnej dobranymi do aktualnych potrzeb pacjenta, aby jak najszybciej przywrócić go do pełnej sprawności. Zdecydowanie najważniejsze jest jednak wzmacnianie mięśni wokół stawu (np. mięśni czworogłowych uda przy kolanie, stożka rotatorów przy barku) oraz trening propriocepcji – poprawa czucia głębokiego i kontroli ruchu. Rozciąganie i mobilizacja mogą być wątpliwym wyborem, ponieważ mogą pogarszać niestabilność.
Uzupełnieniem postępowania przy niestabilności stawów jest odpowiednio dobrana suplementacja wzmacniająca tkankę łączną (kolagen, glukozamina, witamina D). Zastosowanie znajdują ortezy, opaski, stabilizatory (jednak jako tymczasowe wsparcie mechaniczne stawu), kinesiotaping oraz modyfikacja stylu życia i nawyków (w tym kontrola masy ciała, zmiana aktywności fizycznej, jeśli jest to konieczne, unikanie przeciążeń). Skrajnym rozwiązaniem jest leczenie operacyjne, np. artroskopia stawu i zszycie uszkodzonych więzadeł, mięśni czy innych struktur.
Polecane produkty:

|
Kolagen w proszku na stawy, kości i skórę
Kolagen bioalgi zawiera aż 97% hydrolizowanego kolagenu. Jego opatentowana formuła sprawia, że wchłanialność jest na bardzo wysokim poziomie. Wspomaga łagodzenie objawów już istniejących chorób stawów, dodatkowo zapobiegając pojawianiu się nowych. Zobacz więcej... |

|
Kwas hialuronowy na stawy i skórę
Kwas hialuronowy zapewnia mazi stawowej właściwości lepko-sprężyste, przez co zmniejsza ból w stawach. Dodatkowo wypełnia przestrzenie w naskórku redukując zmarszczki. Sprawia, że skóra wygląda młodziej i polepsza się jej odcień, dając też efekt ... Zobacz więcej... |
Bibliografia
- Białoszewski D., Adamczyk J., Benke G., Fizjoterapia w ortopedii, Wydawnictwo Lekarskie PZWL, Warszawa 2014.
- Feluś J., Niestabilność stawu rzepkowo-udowego (materiał wykładowy/skrypt), 2015.