Malaria (łac. malaria) jest poważną chorobą, która powoduje wysoką gorączkę i dreszcze. Można na nią zachorować poprzez ugryzienie zakażonego (tylko i wyłącznie) komara. Malaria głównie występuje w Afryce, Azji Południowej, Ameryce Środkowej i Ameryce Południowej. To tam nierzadko wyjeżdżamy na wakacje.
Malaria – przyczyny
Malarię wywołuje ukąszenie komara zarażonego przez pasożyty. W bardzo rzadkich przypadkach ludzie mogą zachorować w wyniku kontaktu z zakażoną krwią (osoby chorej). Ponadto płód może zostać zakażony przez matkę. Nie można jednak zarazić się malarią będąc w pobliżu osoby chorej.
Istnieje 5 gatunków pasożytów, które zagrażają ludziom (pierwotniaki z rodziny Plasmodium). Są to:
- Zarodziec sierpowaty (falciparum):
– znajduje się głównie w tropikach i strefie podzwrotnikowej (w pobliżu równika);
– może prowadzić do zagrażających życiu powikłań już po kilku dniach od ukąszenia;
– często jest oporny na popularne leczenie (chlorochinę) i wymaga wdrożenia innego leczenia. - Zarodziec ruchliwy (vivax);
– zakażenie nie zagraża życiu;
– występuje we wszystkich tropikalnych regionach świata;
– osoba po zakażeniu może wyzdrowieć bez leczenia. - Zarodziec pasmowy (malariae):
– występuje we wszystkich tropikalnych regionach świata;
– zwykle nie zagraża życiu. - Zarodziec owalny (ovale):
– występuje w Afryce Zachodniej;
– generalnie nie jest lekooporny więc powinien zostać zwalczony przez standardowe leczenie. - Zarodziec małpi (knowlesi):
– występuje w południowo-wschodniej Azji;
– zakażenie może być śmiertelne.
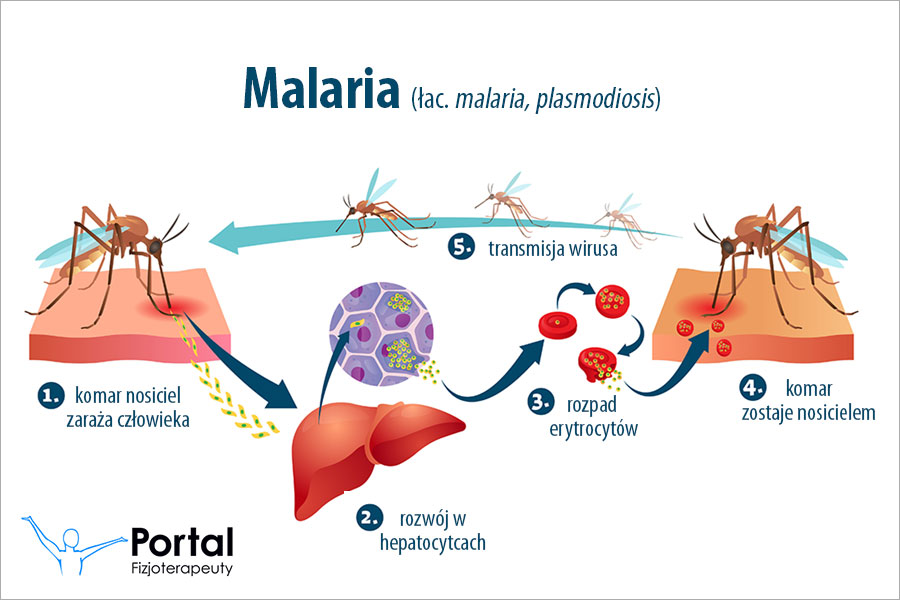
Malaria spowodowana jest przez ukąszenie człowieka przez komara (samicę) z rodziny Anopheles, który jest zakażony przez pasożyta. To jedyny rodzaj komara, który może rozprzestrzeniać malarię. W momencie kiedy komar (niezakażony) gryzie chorą osobę, może przenieść chorobę na innego człowieka.
Malaria – czynniki ryzyka
Na chorobę szczególnie narażone są osoby mieszkające lub podróżujące po krajach lub regionach, gdzie malaria występuje. Zwłaszcza dotyka ona osób, które nie biorą leków zapobiegających zachorowaniu przed wyjazdem lub przyjmują je nieprawidłowo. Ponadto grupa ryzyka obejmuje:
- osoby będące na zewnątrz, zwłaszcza na obszarach wiejskich między zmierzchem, a świtem, kiedy komary (samice) przenoszące malarie są najbardziej aktywne;
- osoby nie podejmujące żadnych starań, aby ochronić się przed ukąszeniem komarów (nie korzystają ze środków odstraszających, moskitier, nie noszą odzieży z długimi rękawami, i nogawkami).
Ryzyko zachorowania na malarię zależy od wieku i miejsca zamieszkania. Kobiety w ciąży są szczególnie narażone, ponieważ ich układ odpornościowy jest tłumiony w czasie ciąży. W efekcie zachorowanie może powodować uszkodzenie płodu. Ponadto kobiety w ciąży, małe dzieci, osoby starsze oraz osoby z innymi problemami zdrowotnymi są bardziej narażone na poważne powikłania po malarii. Choroba ta jest bardziej nasilona u osób, które miały usuniętą śledzioną (splenektomia).
Malaria – objawy
Malaria może rozpocząć się dając objawy grypopodobne. Często zdarza się, że osoba nie ma żadnych objawów.
Czas od początkowej infekcji malarii do pojawienia się objawów (okres inkubacji) zwykle waha się:
- 9-14 dni dla Plasmodium falciparum;
- 12-18 dni dla Plasmodium vivax i Plasmodium ovale;
- 18-40 dni dla Plasmodium malariae;
- 11-21 dni dla Plasmodium knowlesi.
Okres inkubacji może być dłuższy jeśli osoba przyjmuje leki.
Do typowych objawów malarii we wczesnych stadiach należą (należy zwrócić uwagę, że objawy mogą być podobne do innych infekcji spowodowanych przez bakterie, wirusy lub pasożyty):
- gorączka;
- dreszcze;
- ból głowy;
- nadpotliwość;
- zmęczenie;
- nudności i wymioty.
Objawy mogą pojawiać się cyklami. Czas pomiędzy epizodami gorączki i innymi objawami zależą od tego jakim pasożytem zakażony był komar, który nas ugryzł. Mogą występować epizody objawów:
- co 48 godzin, jeśli wystąpiło zakażenie Plasmodium vivax lub Plasmodium ovale;
- co 72 godziny, jeśli wystąpiło zakażenie Plasmodium malariae.
Plasmodium falciparum nie powoduje cyklicznej gorączki.
Cykliczny wzorzec objawów malarii jest wynikiem cyklu życia pasożytów malarii, ich rozwojem, reprodukcją, uwalnianiem z czerwonych krwinek krwi i komórek wątroby do organizmu człowieka. Cykl objawów jest jednym z głównych objawów, które świadczą o malarii.
Innymi, częstymi objawami są:
- suchy kaszel;
- bóle mięśni, bóle pleców lub oba naraz;
- powiększenie śledziony.
W rzadkich przypadkach malaria może prowadzić do zaburzeń czynności mózgu lub rdzenia kręgowego, drgawek lub utraty przytomności. Zakażenie pasożytem Plasmodium falciparum jest zwykle poważniejsze i może zagrażać życiu. Istnieją inne stany chorobowe mające podobne objawy jak malaria. Ważne, aby skontaktować się z lekarzem w celu poznania przyczyn objawów.
Malaria – rozprzestrzenianie choroby
Kiedy człowiek zostaje ugryziony przez zakażonego komara, wówczas pasożyty wywołujące malarie są uwalniane do krwi i infekują komórki wątroby. Pasożyt rozmnaża się w komórkach wątroby, które zaczynają pękać. Pozwala to na uwolnienie tysięcy nowych pasożytów do krwiobiegu i zakażenia czerwonych krwinek. Pasożyty rozmnażają się ponownie w komórkach krwi zabijając te komórki, a następnie przechodzą na pozostałe niezakażone jeszcze komórki krwi.
Po wczesnych stadiach mogą wystąpić zagrażające życiu powikłania, które szybko się rozwijają. Po zakażeniu Plasmodium falciparum lub Plasmodium knowlesi osoba musi zostać objęta leczeniem. W przeciwnym wypadku może to spowodować poważne powikłania lub nawet śmierć. Po zakażeniu Plasmodium vivax, Plasmodium ovale lub Plasmodium malariae można wyzdrowieć (tydzień – miesiąc) bez wdrożenia leczenia.
Zarażona może zostać każda osoba, która przebywa w miejscach występowania zachorowań. Malaria może być bardzo poważną chorobą dla kobiet w ciąży, zwłaszcza dla rozwijającego się płodu, osób bez śledziony czy małych dzieci. Z tego powodu kobiety w ciąży nie powinny podróżować w obszary, na których malaria występuje. Warto przed urlopem poszukać takich informacji w internecie itp.
Malaria – diagnostyka
Celem diagnozy należy pobrać krew do badania laboratoryjnego, które potwierdzi bądź wykluczy obecność pasożytów we krwi. Jeśli pierwszy wymaz krwi nie wykazuje obecności pasożytów malarii, ale lekarz ma podejrzenie zachorowania należy wykonać badanie powtórnie w czasie 8-12 godzin do 36 godzin. Dodatkowo w trakcie leczenia wykonuje się wymaz krwi, aby sprawdzić czy liczba pasożytów we krwi spada. Badanie krwi może łatwo i szybko wykazać zachorowanie i co ważne, jest ogólnie dostępne dla każdego.
Inne badania
Do innych badań diagnostycznych przy podejrzeniu malarii należą:
- wynik prób wątrobowych, aby sprawdzić czy nie doszło do szkód w wątrobie;
- morfologia krwi, aby sprawdzić czy nie występuje niedokrwistość lub inne zakażenia. Niedokrwistość czasem rozwija się u ludzi z malarią, ponieważ pasożyty uszkadzają czerwone krwinki;
- test glukozy we krwi, celem zmierzenia ilości cukru we krwi.
Specyficzne testy zostały opracowane do zdiagnozowania malarii. Obejmują one testy genetyczne i inne badania krwi, które uwidaczniają obecność pasożytów we krwi. Badania te natomiast nie są wykonywane tak często jak wymaz krwi.
Malaria – leczenie
Malaria musi być leczona farmakologicznie. Kilka czynników wpływa szczególnie na wybór leku i są to:
- stan (wiek, obecność śledziony, ciąża, przewlekłe choroby);
- położenie geograficzne;
- rodzaj pasożytu, gdyż niektóre mogą być oporne na pewne leki;
- skutki uboczne leku.
Zapobieganie malarii
Profilaktyka malarii polega na ochronie przez ukąszeniami komarów oraz przyjmowaniu leków przeciwmalarycznych. Małe dzieci, osoby starsze, chore i kobiety w ciąży powinny unikać miejsc, w których występują zachorowania, czyli w krajach, w których malaria występuje powszechnie.
W przypadku chęci odwiedzenia miejsca, gdzie malaria jest obecna, bardzo ważne jest, aby przyjmować leki zapobiegawcze i postępować zgodnie z harmonogramem ich przyjmowania. Większość ludzi, którzy zostają zarażeni nie bierze leków profilaktycznych na malarię lub nie przestrzega ich prawidłowego przyjmowania, a to konieczne, aby lek prawidłowo działał. W związku z tym, jeśli przyjęto pierwszą dawkę leku np. w poniedziałek, kolejną należy wziąć w ten sam dzień tygodnia (po tygodniu). Ponadto, po powrocie do domu należy nadal przyjmować lek (przez zalecony przez lekarza okres), aby zyskać pewność, że pasożyty zostały wyeliminowane z organizmu. Niekiedy konieczne jest branie leku 1-4 tygodni po powrocie.
Polecane produkty:

|
Spirulina + Chlorella – naturalne oczyszczanie organizmu
Spirulina i Chlorella to naturalny produkt, który dostarcza witaminy, minerały, a także inne niezbędne do prawidłowego funkcjonowania składniki odżywcze. Dodatkowo skutecznie wspomaga oczyszczanie organizmu, regulację metabolizmu i wzmacnianie układu … Zobacz więcej... |
Bibliografia
- Walczak A., O niezbędności profilaktyki malarii wśród polskich podróżnych, Problemy Higieny i Epidemiologii, 1/2014.
- Paul M., Mrówka K., Stefaniak J., Wpływ uwarunkowań geograficzno-środowiskowych oraz czynników behawioralnych na występowanie malarii importowanej do Polski przez turystów i misjonarzy powracających z krajów strefy tropikalnej, Problemy Higieny i Epidemiologii, 2/2014.