Achondroplazja (potoczna nazywa: karłowatość) to schorzenie dziedziczone w sposób autosomalny dominujący, odnoszące się do mutacji genu kodującego receptor czynnika wzrostu fibroblastów 3. Konsekwencją są przede wszystkim poważne, wrodzone wady w obrębie czaszki, ale także wiele wad ogólnoustrojowych. Nie ma sposobów na całkowite wyleczenie choroby, dlatego stosuje się szereg metod objawowych.
Achondroplazja – przyczyny
Niemal wszystkie przypadki achondroplazji są konsekwencją tej samej mutacji genu kodującego receptor czynnika wzrostu fibroblastów 3 (FGFR3). FGFR 3 powoduje, że konformacja, czyli układ przestrzenny białka, zmienia się, co może wpływać na aktywność białek enzymatycznych lub zdolność danego białka do interakcji z innymi. Tak więc białko FGFR3 jest jednocześnie receptorem oraz enzymem (kinazą tyrozynową). W achondroplazji ma miejsce mutacja genu tego białka, polegająca na zamianie jednego nukleotydu. Najczęstszą mutacją punktową wykrywaną u osób z achondroplazją jest zamiana nukleotydu w pozycji 1138, co skutkuje tym, że kodowane przez taki gen białko w pozycji 380 łańcucha, zamiast aminokwasu glicyny, będzie miało wbudowaną argininę.
Wskutek mutacji punktowej w genie, dana trójka nukleotydów (kod genetyczny jest trójkowy) może nieść informację o wstawieniu innego aminokwasu do syntetyzowanego białka, czyli białko może mieć inne właściwości. Pojawia się sygnał hamujący podział chondrocytów, ustaje zatem przyrost kości na długość. Choroba stanowi jedno z najczęściej diagnozowanych schorzeń z grupy osteochondrodysplazji i jednocześnie najczęstszą przyczynę karłowatości. Wciąż nie wiadomo jednak, dlaczego dochodzi do opisanej wyżej mutacji. Nieznane są również czynniki ryzyka.
Achondroplazja – objawy
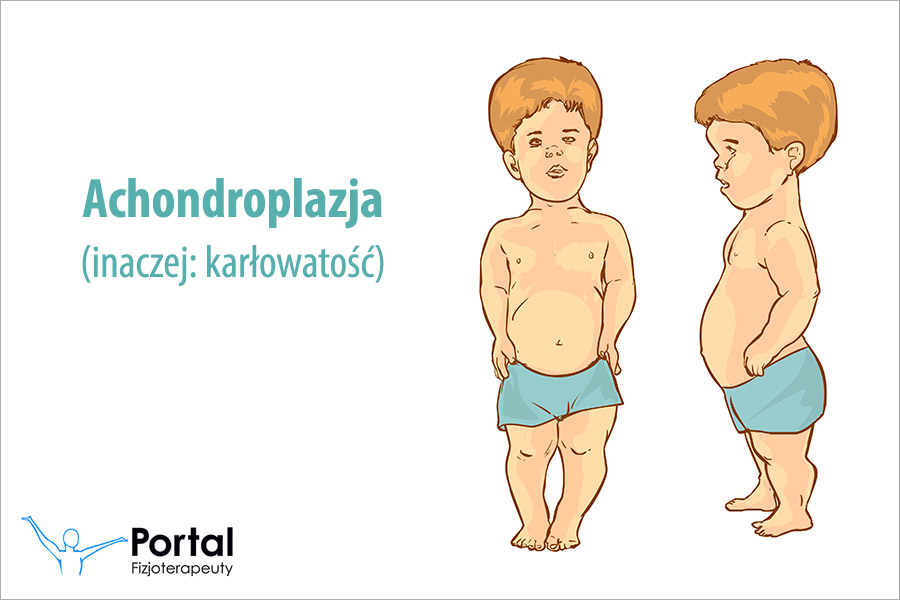
Podstawowymi objawami achondroplazji są:
- hipoplazja kości szczękowych, z dotylnym przechyleniem ich podstawy;
- powiększenie mózgoczaszki i jej niedorozwój, zwłaszcza w odniesieniu do piętra środkowego części twarzowej czaszki;
- liczne wady zgryzu – zwłaszcza doprzednie, charakterystyczne dla III klasy szkieletowej;
- stopniowe obniżanie się stawu skroniowo-żuchwowego;
- powiększenie guzów czołowych oraz zatok czołowych.
Ponadto obserwuje się objawy ogólnoustrojowe, dotyczące innych części ciała poza czaszką. Kobiety nie przekraczają 125 cm, a mężczyźni 130 cm. Dochodzi do znacznego skrócenia kończyn, a zwłaszcza ich odcinków proksymalnych (rizomelia). Ręce są często w całości pomniejszone, zaś palce znacząco skrócone. Obserwuje się:
- pogłębienie kifozy piersiowej i lordozy lędźwiowej;
- znaczące zwężenie światła kanału kręgowego;
- poziome ułożenie kości krzyżowej.
Mimo tak licznych i niekiedy poważnych wad anatomicznych dziecko przeważnie rozwija się umysłowo i emocjonalnie w sposób prawidłowy. Może z powodzeniem uczęszczać do żłobka i przedszkola ze zdrowymi rówieśnikami, choć może się borykać z niewielkim opóźnieniem w obszarze motoryki dużej (wymaga wtedy rehabilitacji ruchowej). Rodzice nie są obarczeni stałą opieką nad dzieckiem i mogą wrócić do pracy.
Diagnostyka achondroplazji
Typowe zmiany w budowie ciała dziecka widoczne są już w III trymestrze ciąży i można je dostrzec podczas rutynowego badania USG. Jeśli lekarz zaobserwuje nieprawidłowości, pojawia się wskazanie do bardziej szczegółowych, inwazyjnych badań diagnostycznych, w tym do badania genetycznego. Po porodzie metodą diagnostyczną z wyboru jest właśnie badanie genetyczne, polegające na pobraniu próbki krwi dziecka i ocenie genu kodującego FGFR 3.
Achondroplazja – leczenie
Dzieci z achondroplazją wymagają rehabilitacji ruchowej już od najmłodszych lat. Największe znaczenie ma metoda NDT-Bobath, metoda Vojty, PNF oraz integracja sensoryczna. Fizjoterapia zapewnia dziecku optymalne pole do dalszego rozwoju motorycznego i do kształcenia samodzielności ruchowej. Pacjenci z achondroplazją wymagają regularnych wizyt u laryngologa, ponieważ w przebiegu choroby pojawia się znacznie większe ryzyko nawracających infekcji ucha. Niejednokrotnie leczy się je chirurgicznie poprzez założenie drenu.
Pomocniczo rekomenduje się kontrole ortodontyczne i ortopedyczne, a późniejszym wieku ponownie fizjoterapeutyczne, aby przeciwdziałać tworzeniu się wad postawy. Starsi pacjenci mogą potrzebować konsultacji psychologicznych lub psychoterapeutycznych, aby móc emocjonalnie poradzić sobie z chorobą. Nie zawsze jest to jednak potrzebne, każdy przypadek ocenia się indywidualnie. Doraźnie można stosować leczenie chirurgiczne, aby poprawić estetykę wyglądu.
Polecane produkty:

|
Kolagen w proszku na stawy, kości i skórę
Kolagen bioalgi zawiera aż 97% hydrolizowanego kolagenu. Jego opatentowana formuła sprawia, że wchłanialność jest na bardzo wysokim poziomie. Wspomaga łagodzenie objawów już istniejących chorób stawów, dodatkowo zapobiegając pojawianiu się nowych. Zobacz więcej... |

|
Kwas hialuronowy na stawy i skórę
Kwas hialuronowy zapewnia mazi stawowej właściwości lepko-sprężyste, przez co zmniejsza ból w stawach. Dodatkowo wypełnia przestrzenie w naskórku redukując zmarszczki. Sprawia, że skóra wygląda młodziej i polepsza się jej odcień, dając też efekt ... Zobacz więcej... |
Bibliografia
- Mezer M., Krysiński Z., Ocena kąta podstawy czaszki u chorych na achondroplazję – badanie cefalometryczne, Dental and Medical Problems, 3/2009.
- Wojda I., Mikler-Chwastek A., Dziecko z achondroplazją – ujęcie interdyscyplinarne z perspektywy biologii i pedagogiki, Człowiek – niepełnosprawność – społeczeństwo, 4/2020.
- Mezer M., Kopczyński P., Molekularne podstawy achondroplazji i ich konsekwencje w narządzie żucia – przegląd piśmiennictwa, Nowiny Lekarskie, 6/2012.