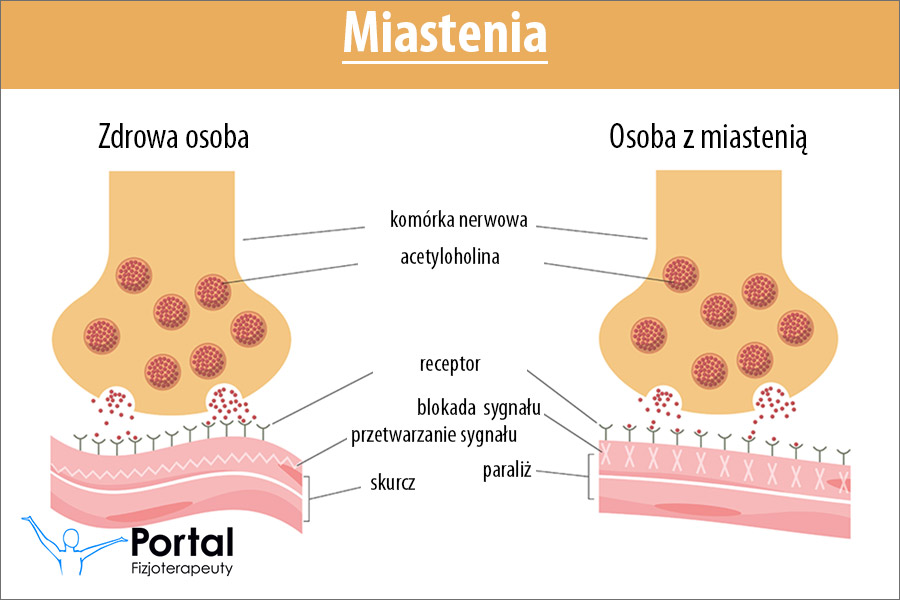
Miastenia (łac. myasthenia gravis) jest nabytą chorobą autoimmunologiczną części postsynaptycznej złącza nerwowo-mięśniowego. Cechą charakterystyczną miastenii jest nadmierna męczliwość mięśni, co powoduje obniżenie jakości życia, a niekiedy niezdolność do wykonywania podstawowych czynności fizycznych.
Miastenia – przyczyny
Około 85% pacjentów ma patogenne przeciwciała klasy IgG skierowane przeciwko receptorowi acetylocholiny (miastenia seropozytywna). Z kolei u około 10% pacjentów stwierdza się przeciwciała klasy IgG przeciwko swoistej dla mięśnia kinazie tyrozyny. Z badań epidemiologicznych wynika, że choroba dotyczy osób w każdym wieku i bez względu na płeć, przy czym ujawnia się w 2 szczytach zachorowań:
- 20-30 lat – głównie u kobiet;
- 50-60 lat – z przewagą mężczyzn.
Choroba nie jest dziedziczna.
Miastenia – objawy
Najbardziej charakterystycznymi objawami miastenii są osłabienie oraz męczliwość różnych grup mięśniowych. Z reguły choroba rozpoczyna się od objawów ocznych, takich jak opadanie powieki lub powiek oraz stałe lub nawracające podwójne widzenie. Ponadto jeśli jedynymi objawami są ptoza lub diplopia, mówi się o postaci ocznej.
U ponad połowy pacjentów w okresie do 2 lat od wystąpienia objawów ocznych dochodzi do pojawienia się objawów ogólnych. Zalicza się do nich osłabienie mięśni:
- opuszkowych;
- kończyn górnych i dolnych;
- karku;
- oddechowych.
Objawy opuszkowe choroby to przede wszystkim zaburzenia mowy, gryzienia i połykania z wyraźną męczliwością. Mowa może być nosowa, a natężenie głosu zmniejsza się niekiedy w czasie mówienia (tzw. zacichanie mowy).
Innym częstym objawem choroby jest dysfagia, czyli trudność z gryzieniem lub połykaniem pokarmów. W łagodnych przypadkach utrudnione jest przyjmowanie pokarmów o twardej konsystencji, natomiast w skrajnych przypadkach niemożliwe staje się połykanie śliny.
Miastenia należy do chorób o dużej zmienności objawów. Oprócz nasilania się osłabienia mięśni w związku z wykonywaniem określonego wysiłku obserwuje się także zmienność w długich okresach czasu. Pogorszenie może być spowodowane przez infekcje, stres, niektóre leki, zaburzenia hormonalne, a czasem występuje bez określonej przyczyny. U około 20% pacjentów w pierwszym roku choroby dochodzi do samoistnej remisji, która nie zawsze jest trwała.
Przełom miasteniczny
Przełom miasteniczny odnosi się do sytuacji, gdy na skutek choroby zajęte zostają mięśnie oddechowe. Prowadzi to do zaburzeń oddychania, a w efekcie nawet do niewydolności oddechowej, co wymaga podłączenia pacjenta do respiratora. Przyczyną przełomu może być m.in. infekcja, zabieg operacyjny czy stosowanie niektórych leków. Na szczęście, dzięki postępowi medycyny śmiertelność w wyniku przełomu miastenicznego drastycznie zmalała.
Diagnostyka
Podstawą diagnostyki są badania fizykalne pacjenta oraz badania elektrofizjologiczne, do których zaliczamy EMG. Warto poddać ocenie grasicę, ponieważ u większości chorych zauważa się przerost tego narządu.
Miastenia – leczenie
Leczenie miastenii jest długotrwałe i wymaga dobrej współpracy chorego z lekarzem i wsparcia rodziny. Należy choremu wyjaśnić istotę choroby i przedstawić plan leczenia. Poza leczeniem farmakologicznym chory musi prowadzić odpowiedni tryb życia, unikać infekcji oraz sytuacji wywołujących napięcie emocjonalne, a także mieć zapewniony odpoczynek.
W miastenii stosuje się także fizjoterapię, która znacznie zwiększa jakość życia chorego. Obejmuje ona zarówno kinezyterapię, fizykoterapię jak i metody specjalne. Plan rehabilitacji należy omówić z doświadczonym fizjoterapeutą specjalizującym się w chorobach nerwowo-mięśniowych.
Leczenie farmakologiczne
Leczenie miastenii rozpoczyna się od doustnych leków o działaniu objawowym, należących do grupy inhibitorów acetylocholinesterazy. Zwykle zaczynają działać po około 30 minutach od przyjęcia, a poprawa utrzymuje się przez 3–5 godzin. Środki farmakologiczne dobiera lekarz indywidualnie do pacjenta.
Stosuje się także leczenie glikokortykosteroidami. Należy jednak przy tym pamiętać, że u ponad 50% pacjentów podanie dużej dawki leków z tej grupy powoduje w pierwszej kolejności pogorszenie, a dopiero później poprawę stanu klinicznego.
Polecane produkty:

|
Wałek igłowy – aplikator wieloigłowy
Wałek igłowy to aplikator przeznaczony do wykonywania masażu na różne części ciała. Wysoka efektywność znalazła zastosowanie w kompleksowej terapii różnych schorzeń, a także profilaktyce ... Zobacz więcej... |
Bibliografia
- Strugalska-Cynowska M., Miastenia i zespoły miasteniczne, Zespół Nerwowo-Mięśniowy, Instytut Medycyny Doświadczalnej i Klinicznej PAN, Warszawa 2018.
- Strugalska-Cynowska M., Obraz kliniczny i diagnostyka immunologiczna miastenii i zespołu Lamberta-Eatona, Polski Przegląd Neurologiczny, 4/2008.
- Kostera-Pruszczyk A., Postępowanie terapeutyczne w miastenii, Polski Przegląd Neurologiczny, 1/2013.