Dyskopatia lędźwiowa (lumbago) jest stanem, który charakteryzuje się urazem krążka międzykręgowego zwanego potocznie „dyskiem”.
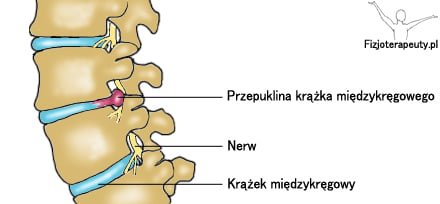
Czym jest krążek międzykręgowy?
Zlokalizowany jest on pomiędzy trzonami kręgów kręgosłupa. Wewnętrzna część krążka międzykręgowego wypełniona jest jądrem miażdżystym (galaretowata substancja), który amortyzuje siły działające na niego. Natomiast w części zewnętrznej znajduje się pierścień włóknisty (z przodu znacznie grubszy niż z tyłu), którego zadaniem jest równomierne rozmieszczenie wywieranego przez ciężar ciała nacisku na krążki.
Czasami z pewnych przyczyn może dojść do wylania się jądra miażdżystego poprzez pęknięcie bądź wypuklenie pierścienia włóknistego. W takiej sytuacji mówimy o dyskopatii (95% wszystkich dyskopatii to dyskopatia lędźwiowa). Dotyka ona zarówno kobiety jak i mężczyzn w wieku 25-45 lat. Najczęściej do dyskopatii dochodzi między IV i V kręgiem lędźwiowym (dyskopatia L4-L5) oraz między V kręgiem lędźwiowym i I kręgiem krzyżowym (dyskopatia L5-S1).
Zobacz również: Przepuklina kręgosłupa – rehabilitacja.
Dyskopatia lędźwiowa – przyczyny
W wielu przypadkach dyskopatia związana jest z naturalnym procesem starzenia się krążka międzykręgowego. W młodości, u dzieci i nastolatków krążki międzykręgowe zawierają dużo wody, są dobrze odżywione, elastyczne. Z wiekiem zawartość wody w krążku maleje, co sprawia, że stają się one słabsze. Dyski zaczynają się kurczyć, a przestrzenie między kręgami ulegają zwężeniu. Duży nacisk połączony z mało uwodnionym krążkiem międzykręgowym może doprowadzić do przerwania pierścienia włóknistego, a tym samym do powstania dyskopatii.
Do głównych przyczyn dyskopatii lędźwiowej można zaliczyć:
- dźwiganie ciężarów, bądź nieumiejętne podnoszenie ciężkich przedmiotów – z reguły wywierany jest w tym czasie większy nacisk na przednią część krążka międzykręgowego, co sprawia, że przesuwa się on w tył niejednokrotnie uszkadzając pierścień włóknisty, który jest w tym miejscu cieńszy;
- odkładanie cięższych przedmiotów – zginamy wówczas dość znacznie nasz kręgosłup, który znajduje się pod obciążeniem;
- długotrwałe przebywanie w pozycji siedzącej – powoduje to wywieranie nacisku na krążki międzykręgowe. To z kolei sprawia, że stają się one słabsze i bardziej podatne na urazy.
Dyskopatia może być także następstwem:
- starzenia się ustroju;
- wad wrodzonych i nabytych kręgosłupa;
- zmian pourazowych;
- przebytych w okresie młodzieńczym chorób kręgosłupa.
Dyskopatia lędźwiowa – objawy
Dyskopatia lędźwiowa objawia się bólem w części dolnej, bocznej, środkowej lub po obu stronach pleców. Może czasem promieniować (przenosić się) w dół, aż do kończyny dolnej sięgając stopy. Powoduje to ucisk na nerwy wychodzące z przestrzeni międzykręgowych.
Zobacz również: Kręgozmyk.
Zwykle czynności takie jak: podnoszenie, zginanie, zmiana pozycji z siedzącej na stojącą oraz długotrwałe przebywanie w tej samej pozycji siedzącej będą powodowały nasilenie odczucia bólu. Niekiedy zdarza się, że zwykłe, codzienne czynności takie jak kichnięcie czy kaszel mogą wpłynąć na objawy bólowe.
Czasami pacjent może (ale nie musi) zmagać się z takimi objawami jak:
- drętwienie czy mrowienie w kończynie dolnej;
- osłabienie mięśni nóg;
- sztywność kręgosłupa – zwłaszcza po długim przebywaniu w bezruchu, np. rano po przebudzeniu się.
Diagnostyka
Do zdiagnozowania dyskopatii lędźwiowej zazwyczaj wystarczy badanie przedmiotowe i podmiotowe. W badaniu podmiotowym zadawane są pytania odnośnie odczuć subiektywnych pacjenta. Podczas badania przedmiotowego wykonuje się określone testy neurologiczne oraz test Laseque’a, które mogą zwiększyć prawdopodobieństwo trafnej diagnozy. Czasami badania typu MRI (rezonans magnetyczny) mogą być konieczne, aby potwierdzić diagnozę oraz określić stopień urazu.
Dyskopatia lędźwiowa – leczenie
Leczenie chorych na dyskopatię ma najczęściej charakter zachowawczy. Stosowana jest farmakoterapia o działaniu przeciwbólowym i przeciwzapalnym, a także różne formy fizjoterapii. Tylko do 10% pacjentów wymaga operacji, do której wskazaniem jest uszkodzenie rdzenia kręgowego z towarzyszącym niedowładem mięśni kończyn dolnych i/lub nietrzymaniem moczu i/lub stolca.
Farmakoterapia
Leki przeciwbólowe oraz przeciwzapalne mają na celu złagodzenie bólu oraz zmniejszenie stanu zapalnego. Należy zwrócić uwagę na to, że niewyleczona choroba nie zmienia jej przebiegu, a jedynie łagodzi jej objawy.
W późniejszych fazach leki przeciwbólowe powinny być stosowane tylko wtedy, gdy objawy utrudniają codzienne życie, uniemożliwiając najprostsze czynności dnia codziennego lub gdy inne metody leczenia nie przynoszą efektów.
Fizykoterapia
W początkowej fazie schorzenia do złagodzenia dolegliwości bólowych wykorzystuje się ciepłe okłady, które powodują rozluźnienie mięśni, dzięki czemu może doprowadzić do przyspieszenia procesu gojenia. Skuteczne jest także naświetlanie promieniowaniem podczerwonym, diatermia krótkofalowa i laseroterapia.
Kinezyterapia
Istotne jest by pacjent pozostał aktywny fizycznie w takim stopniu w jakim to jest możliwe, gdyż nawet kilkudniowe leżenie w łóżku może doprowadzić do kolejnych problemów takich jak sztywność oraz osłabienie mięśniówki, a osłabienie mięśni może przyczynić się do powstania ponownej dyskopatii bądź innych urazów mających związek z kręgosłupem.
W większości przypadków ma miejsce wysunięcie krążka międzykręgowego do tyłu. W tym przypadku pomoże wykonywanie przeprostów kręgosłupa (lekkich) w pozycji leżącej, ponieważ spowoduje to, że krążek międzykręgowy zostanie w pewnym stopniu wsunięty na pierwotne miejsce. Natomiast w cięższych przypadkach leżenie tyłem (na plecach) na poduszce wsuniętej pod lędźwiowy odcinek kręgosłupa może przynieść ulgę.
Po przebyciu urazu krążek międzykręgowy będzie w przyszłości bardziej podatny na ponowne uszkodzenia. W związku z tym konieczne będą ćwiczenia zwiększające siłę mięśni, które stabilizują kręgosłup. Pozwoli to zmniejszyć siły wywierające nacisk na krążki międzykręgowe. Także ergonomia, nauka prawidłowego ruchu, podnoszenia, utrzymywania pozycji ciała będzie odgrywała bardzo ważną rolę, a we wskazaniu prawidłowych wzorców warto wykorzystać wskazówki fizjoterapeuty.
Leczenie operacyjne
W poważnych przypadkach gdy wszystkie inne metody leczenia nie przynoszą ulgi można spróbować zastrzyków zewnątrzoponowych (przeciwbólowych). Zwykle takie zastrzyki są skuteczne w połowie przypadków, w których nie zadziałało inne leczenie w terminie do 6 tygodni po urazie. Gdy zastrzyki nie przynoszą oczekiwanych efektów (ulgi), pozostaje interwencja chirurgiczna. Najczęściej wykorzystuje się metodę zabiegu zwaną mikrodiscektomią, podczas, której chirurg usuwa uszkodzone części krążka międzykręgowego.
Rehabilitacja po operacji powinna przebiegać według ścisłych zaleceń chirurga, dlatego ważne jest, aby fizjoterapeuta był w ciągłym kontakcie z lekarzem. Ćwiczenia dobiera już sam fizjoterapeuta po konsultacji z lekarzem prowadzącym w zależności od tego jakie pacjent będzie robił postępy.
Pozostałe metody
Niekiedy korzystanie z pasa na biodra może zmniejszyć objawy z jakimi zmaga się pacjent, gdyż ma on na celu zmniejszyć ciśnienie wywierane na krążki międzykręgowe. Taki pas będzie również zapobiegał wykonywaniu ruchów m.in. zginania co z reguły nasilało ból.
Dodatkowo stosowany jest kinesiotaping, który ma za zadanie wspomaganie pracy mięśni i naczyń krwionośnych lub ich rozluźnienie, ponieważ pozycja przeciwbólowa (nieprawidłowa) przyjmowana przez osobę z dyskopatią powoduje, że są one nadmiernie napięte.
Zapobieganie
W celu niedopuszczenia do powstania dyskopatii lędźwiowej bardzo ważna jest edukacja pacjenta co do podnoszenia przedmiotów, dźwigania, zginania. Ważne jest też, aby gorset mięśniowy był silny, a mięśnie stabilizujące kręgosłup na bieżąco ćwiczone. Trzeba unikać zbyt długiego siedzenia lub stania w jednej pozycji oraz wykonywania nagłych ruchów.
Polecane produkty:

|
Kolagen w proszku na stawy, kości i skórę
Kolagen bioalgi zawiera aż 97% hydrolizowanego kolagenu. Jego opatentowana formuła sprawia, że wchłanialność jest na bardzo wysokim poziomie. Wspomaga łagodzenie objawów już istniejących chorób stawów, dodatkowo zapobiegając pojawianiu się nowych. Zobacz więcej... |

|
Kwas hialuronowy na stawy i skórę
Kwas hialuronowy zapewnia mazi stawowej właściwości lepko-sprężyste, przez co zmniejsza ból w stawach. Dodatkowo wypełnia przestrzenie w naskórku redukując zmarszczki. Sprawia, że skóra wygląda młodziej i polepsza się jej odcień, dając też efekt ... Zobacz więcej... |
Bibliografia
- Zawadka M., Fijewski A., Gawda P., Bóle odcinka lędźwiowego kręgosłupa a zmiany zwyrodnieniowe, Geriatria, 11/2017.
- Borzęcki A., Wójtowicz-Chomicz K., Sidor K., Makara-Studzińska M., Borzęcki P., Salasa E., Święs Z., Leczenie pacjentów z przewlekłą dyskopatią, Family Medicine & Primary Care Review, 14/2012.
- Borzęcki P., Wójtowicz-Chomicz K., Skowronek A., Kołłątaj W., Karwat D. I., Rehabilitacja chorych z dyskopatią odcinka lędźwiowego kręgosłupa, Family Medicine & Primary Care Review, 14/2012.