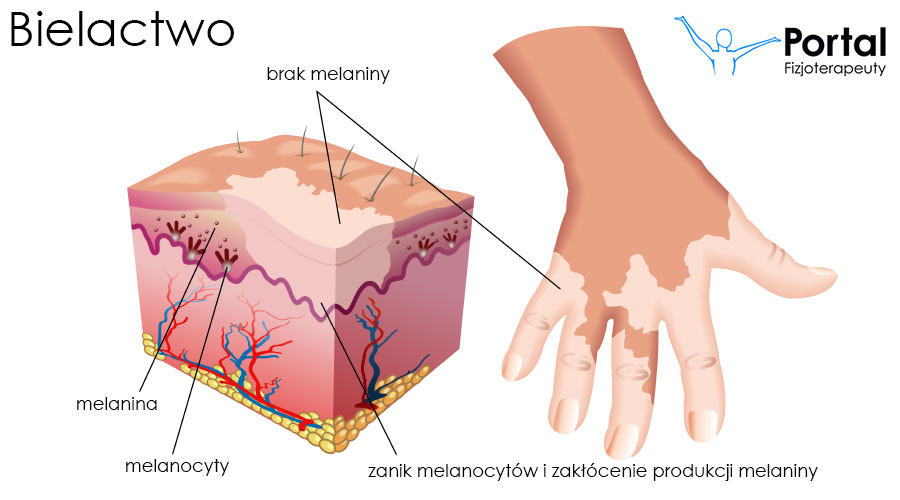
Bielactwo (albinizm) to przewlekła dermatoza dotycząca do 2% ludzi na całym świecie. Klinicznie objawia się występowaniem dobrze odgraniczonych plam odbarwieniowych.
Bielactwo – przyczyny
Etiopatogeneza choroby jest niezwykle złożona i nie została w pełni poznana. Jednak wiadomo, że jest wynikiem destrukcji melanocytów obecnych w skórze.
Istnieje kilka teorii przyczynowych, wśród których najpopularniejsze są następujące teorie:
- autoimmunologiczna – według niej zaburzenia immunologiczne skutkują zaburzeniami funkcjonowania i destrukcją melanocytów. Może to potwierdzać częste współwystępowanie bielactwa z chorobami autoimmunologicznymi, takimi jak np. choroba Addisona czy Hashimoto;
- neuronalna – niszczenie melanocytów i hamowanie produkcji melaniny następuje poprzez uwalnianie ze skórnych zakończeń nerwowych cytotoksycznych neuromediatorów. Teoria ma potwierdzenie w zjawisku wyższego stężenia neurometabolitów u osób z aktywną postacią bielactwa;
- stresu oksydacyjnego – zakłada prawdopodobny udział wolnych rodników w inicjacji procesu chorobowego.
Należy rozważyć także teorię metaboliczną, mikrośrodowiskową oraz wirusową. Jednak ze względu na to, że żadna z nich nie wyjaśnia w pełni patogenezy bielactwa, w świetle dostępnej wiedzy nie wyklucza się jednoczesnego udziału wszystkich tych czynników i teorii wieloczynnikowej.
Bielactwo – objawy
Bielactwo manifestuje się powstawaniem plam odbarwieniowych, które dobrze odgraniczają się od zdrowej skóry. Plamy te mają wielkość od kilku milimetrów do kilku centymetrów i barwę od białej po mleczną. Chociaż schorzenie nie powoduje zazwyczaj żadnych dolegliwości, istnieją przypadki choroby z towarzyszącym świądem. Pojawia się to najczęściej w postaci ze stanem zapalnym na obrzeżu plam bielaczych.
Podział bielactwa
Istnieje wiele podziałów bielactwa, jednak najbardziej przydatny wydaje się być podział na formę segmentową i niesegmentową, ponieważ ma ona wpływ na progresję, rokowanie i terapię.
Forma segmentowa
Forma segmentowa manifestuje się jako jedna lub więcej plam, które mogą przebiegać wzdłuż linii Blaschko, jako ograniczona do jednej połowy ciała i zazwyczaj nie przekracza linii pośrodkowej. Ta postać choroby częściej występuje u dzieci niż u osób dorosłych i szybko się rozprzestrzenia.
Forma niesegmentowa
Forma niesegmentowa służyła dotychczas jako jedno określenie dla wszystkich form choroby, które nie mogły zostać zakwalifikowane jako forma segmentowa. Wyróżnia się tutaj następujące typy choroby:
- postać ogniskową;
- postać uogólnioną.
Bielactwo – leczenie
Żadna z obecnie dostępnych metod nie daje gwarancji skuteczności. Leczenie komplikuje trudny do przewidzenia przebieg choroby, a wybór metody powinien się opierać na klinicznej postaci bielactwa, dynamice progresji choroby, wieku pacjenta oraz nasileniu i rozległości ognisk chorobowych.
Farmakoterapia
Często stosuje się inhibitory kalcyneuryny, analogi witaminy D oraz preparaty glikokortykosteroidowe. Te ostatnie używane są w leczeniu pierwszego rzutu i szczególnie dużą skuteczność wykazują w stosunku do ognisk zajmujących niewielką powierzchnię. Niosą jednak za sobą długotrwałe działania niepożądane, jak np. ścieńczenie skóry czy rozstępy. Inhibitory kalcyneuryny stosuje się zwykle w miejscach, gdzie nie należy aplikować sterydów, czyli w obrębie twarzy lub szyi.
Laseroterapia
Wykazano, że laser emitujący monochromatyczną wiązkę promieniowania UVB o długości fali 308 nm wpływa stymulująco na melanocyty. Największą skuteczność wykazuje wobec ograniczonych ognisk bielaczych, obejmujących poniżej 30% powierzchni ciała. Leczenie to wykazuje dużą skuteczność przy stosowaniu 2 razy tygodniowo przez okres około 12 tygodni. Metoda jest dobrze tolerowana, jednak pozostaje dość droga.
Depigmentacja skóry
Ta metoda może być rozważana u osób z uogólnioną postacią bielactwa, zwłaszcza, gdy ogniska chorobowe zajmują ponad 50% obszaru skóry. Polega na zastosowaniu miejscowo preparatów silnie odbarwiających skórę. Dla dobrego efektu terapeutycznego stosuje się krem 2 razy dziennie przed 3-12 miesięcy. W efekcie dochodzi do trwałego odbarwienia skóry, przy czym należy unikać ekspozycji UV i stosować wysoką fotoprotekcję celem uniknięcia oparzeń. Tej metody nie zaleca się u pacjentów w wieku młodzieńczym i u dzieci.
Leczenie uzupełniające
Pomocnym uzupełnieniem terapii leczniczych są kosmetyczne metody wspomagające, w tym:
- kamuflaż kosmetyczny czasowy – fluidy, filtry samoopalające;
- kamuflaż kosmetyczny czasowy trwały – tatuaże, mikropigmentacja.
Polecane produkty:

|
Olej z czarnuszki siewnej w płynie
Naturalny, nierafinowany, tłoczony na zimno olej otrzymywany z nasion czarnuszki siewnej pochodzących z ekologicznych upraw. Wykorzystuje się go przy różnego rodzaju problemach skórnych, alergiach, ... Zobacz więcej... |

|
Czarnuszka (Nigella Sativa) w kapsułkach
Czarnuszka siewna to roślina, z której pozyskuje się olej o właściwościach potwierdzonych badaniami. W składzie zawiera m.in. niezbędne nienasycone kwasy tłuszczowe (NNKT), czyli takie, których organizm nie jest w stanie sam wytwarzać i musimy dostarczać Zobacz więcej... |
Bibliografia
- Pawluczuk W., Bielactwo nabyte – współczesne poglądy na etiopatiogenezę i możliwości leczenia, Nowa Medycyna, 11/2000.
- Putynkowska A., Czubek M., Bielactwo. Etiopatogeneza, obraz kliniczny oraz współczesne możliwości terapeutcyzne, Kosmetologia Estetyczna, 5/2018.
- Misterska M., Szulczyńska-Gabor J., Żaba R., Etiopatogeneza, obraz kliniczny i leczenie bielactwa, Postępy Dermatologii i Alergologii, 4/2009.
- Drukała J., Bobis-Wozowicz S., Żabińska-Płazak E., Wojas-Pelc A., Molekularne podłoże zaburzeń pigmentacji w chorobach skóry, Przegląd Lekarski, 3/2009.