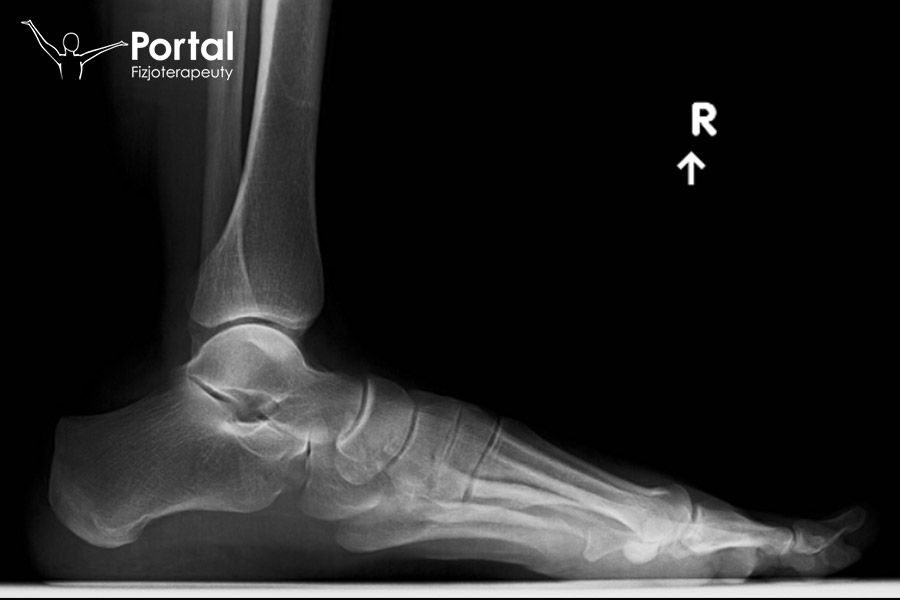
Dodatkowa kość łódkowata jest najczęściej spotykają dodatkową kością stopy i występuje u około 20-25% osób. Tworzy uwypuklający się guz pod skórą, który czasami powoduje ból. Objawy pojawiają się u kilkuletnich dzieci. Przyczyny schorzenia nie zostały do końca poznane, jednak wielu autorów podkreśla jego związek z płaskostopiem.
Anatomia kości łódkowatej
Kość łódkowata wchodzi w skład kości stępu stopy i powstaje po zlaniu się kilku jąder kostnienia. Jest spłaszczona w kierunku od przodu ku tyłowi i znajduje się po stronie przyśrodkowej stępu między kością skokową, a kośćmi klinowatymi. W związku z poprzecznym sklepieniem stopy długa oś kości biegnie skośnie od dołu i przyśrodkowo ku górze i bocznie.
Kość łódkowata łączy się z 4 kośćmi: skokową i trzema klinowatymi. Czasem łączy się także z kością sześcienną, a bardzo rzadko i z kością piętową.
Posiada wiele powierzchni:
- przyśrodkową – posiada wydatną guzowatość, do której przyczepia się od dołu część ścięgna mięśnia piszczelowego tylnego;
- przednią – jest wypukła, pokryta chrząstką i dzieli się na 3 pola odpowiadające trzem kościom klinowatym;
- tylną – jest wklęsła, pokryta chrząstką i przylega do głowy kości skokowej;
- górną, dolną oraz boczną – są silnie chropowate i służą za miejsce przyczepu więzadeł.
Dodatkowa kość łódkowata – charakterystyka
Można wyróżnić kilka typów kości łódkowatej:
- I – mała kosteczka w obrębie ścięgna mięśnia piszczelowego tylnego, nazywana często kością piszczelową zewnętrzną;
- II – większa niż w typie I, połączona z kością łódkowatą za pomocą silnego chrząstkozrostu;
- III – to powiększona kość łódkowata. Przyśrodkowa wystająca jej część jest dodatkową kostką zrośniętą z kością łódkowatą.
Obraz kliniczny
Dodatkowa kość łódkowata często nie daje wyraźnych symptomów, jedna niekiedy powoduje zaczerwienienie skóry, obrzęk i ból. Czasami pojawiają się pęcherze oraz odciski na najbardziej wystającej przyśrodkowej części stopy. Bolesny guz wyczuć można na przyśrodkowej części stępu. Może powodować to trudności przy doborze obuwia.
Objawy nasilają się w wieku rozwojowym, gdy kość dodatkowa rośnie, a także w związku z narastaniem płaskostopia czy koślawości tyłostopia.
Typ II jest zwykle najbardziej bolesny. Ból pojawia się często u narciarzy, łyżwiarzy figurowych i hokeistów ze względu na bezpośredni ucisk spowodowany przez ciasne obuwie, co wywołuje wyraźny dyskomfort.
Inną przyczyną wystąpienia objawów jest najprawdopodobniej zerwanie silnego więzozrostowego połączenia pomiędzy dodatkową kością łódkowatą, a pierwotną kością łódkowatą.
Diagnostyka
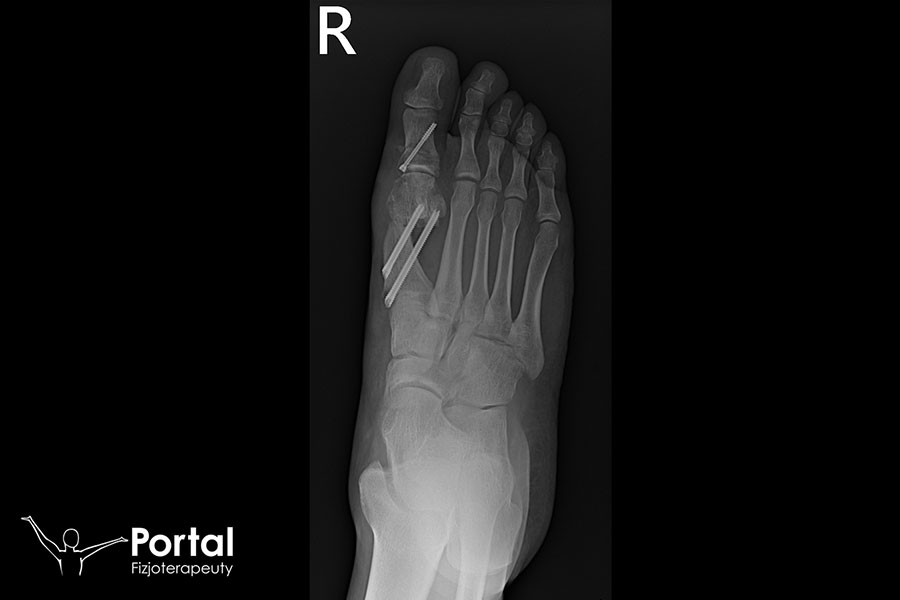
Kość łódkowata uwidacznia się na obrazie rentgenowskim u rocznego dziecka, jednak niekiedy nie pojawia się ona wcale przed 5. rokiem życia. Zdjęcia w projekcji przednio-tylnej, bocznej i skośnej potwierdzają rozpoznanie oraz pomagają wykluczyć inne przyczyny dolegliwości bólowych.
Schorzenie należy zróżnicować z:
- bolesnym płaskostopiem;
- chorobą Kohlera;
- zespołem mięśnia piszczelowego tylnego;
- zmianami zwyrodnieniowymi w stawach stępu;
- złamaniami awulsyjnymi kości łódkowatej;
- uszkodzeniem więzadła piętowo-łódkowatego podeszwowego;
- koalicją stępu.
Dodatkowo zaleca się wykonanie MRI oraz CT.
Leczenie
U większości pacjentów dobrze sprawdza się leczenie zachowawcze. Specjalne podkładki odciążające najbardziej wystającą część dodatkowej kości wystarczą, aby zmniejszyć nacisk i złagodzić ból. Podobny efekt można uzyskać poprzez zmianę obuwia.
Leczenie operacyjne natomiast jest wskazane wtedy, gdy leczenie zachowawcze nie przyniesie rezultatów. Standardową procedurą jest wycięcie dodatkowej kości łódkowatej powodującej dyskomfort. Dawniej sporą popularnością cieszył się zabieg Kindera, dziś jednak wykonuje się go stosunkowo rzadko.
Po zabiegu wymaga się rozpoczęcia rehabilitacji. W efekcie zwykle wystarczy założenie krótkiego unieruchomienia na kończynę dolną na około 3-4 tygodnie po zabiegu chirurgicznym. Następnie, także na około 3-4 tygodnie, rozpoczyna się fizjoterapię. Po jej zakończeniu pacjent stopniowo powraca do pełnej aktywności fizycznej.
Zobacz również: Złamanie kości łódeczkowatej.
Polecane produkty:

|
Kolagen w proszku na stawy, kości i skórę
Kolagen bioalgi zawiera aż 97% hydrolizowanego kolagenu. Jego opatentowana formuła sprawia, że wchłanialność jest na bardzo wysokim poziomie. Wspomaga łagodzenie objawów już istniejących chorób stawów, dodatkowo zapobiegając pojawianiu się nowych. Zobacz więcej... |

|
Kwas hialuronowy na stawy i skórę
Kwas hialuronowy zapewnia mazi stawowej właściwości lepko-sprężyste, przez co zmniejsza ból w stawach. Dodatkowo wypełnia przestrzenie w naskórku redukując zmarszczki. Sprawia, że skóra wygląda młodziej i polepsza się jej odcień, dając też efekt ... Zobacz więcej... |
Bibliografia
- Bochenek A., Reicher M., Anatomia człowieka, Tom I, Wydawnictwo Lekarskie PZWL, Warszawa 2012.
- Armfield D., Collins M., Crowl A., Medycyna sportowa, współczesne metody diagnostyki i leczenia, Wydawnictwo Lekarskie PZWL, Warszawa 2009.